肩関節不安定症とは?
大きく分けて外傷性のものと非外傷性のものに分けられます。
外傷性のものにはスポーツなどの過度の使用や肩関節脱臼後の筋・腱などの弛緩が挙げられます。
非外傷性のものには生まれつき関節のはまりが悪いもの、筋肉がゆるいものや神経の麻痺などが挙げられます。
どういう時に肩関節は外れるのでしょうか?
まずは肩の関節を知りましょう
肩の動きは肩複合体と呼ばれる6つの関節の協調的運動からなります。
肩複合体とは解剖学的関節と機能的関節に二種類からなり以下のものがあります
この関節分類の解剖学的関節とは関節包や軟骨などの関節構成体で覆われている関節です。
機能的関節とは関節構成体を持たないが機能的に関節のような役割をしているものを指します。
解剖的関節:肩甲上腕関節、肩鎖関節、胸鎖関節
機能的関節:肩甲胸郭関節、第2肩関節、烏口鎖骨間関節
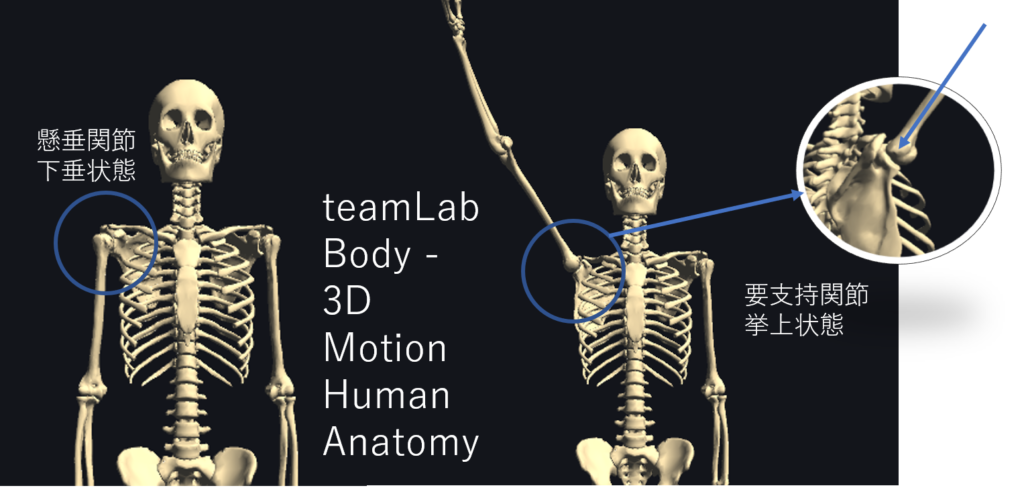
肩甲上腕関節は肩甲骨の関節窩と上腕骨頭からなる関節であり、懸垂関節と要支持関節という2つの異なった機能をもつ複合関節です。
懸垂関節の機能特徴は、上腕骨が懸垂された状態(ぶら下がった状態;腕を下垂した状態)での運動を担い、関節窩は骨頭の後内側で接触していることです。
要支持関節の機能特徴は骨頭が関節窩に支点を求めて挙上した運動を担い、肩甲骨が上肢を支持していることである。
前方脱臼のメカニズム
前方脱白を起こすのは、肩関節の外転・外旋運動が強制された場合や水平伸展運動が強制された場合です。
どちらの場合も肩関節は懸垂関節から要支持関節へ移行する時期にあたります。
この時期は、大きな可動性をもっている懸垂関節から、関節の可動性が低下し、点で支える要支持関節に移行するため、肩甲上腕関節は不安定な状態になります。
関節窩は前外側を向いており、対応する上腕骨頭は正常で約 30°後方に捻転(後捻)しており、下垂した肢位では関節窩と上腕骨頭は適合しています。
しかし、肩関節を挙上し懸垂関節から要支持関節に移行する際に、上腕骨は強制的に外旋します。
そのため、上腕骨頭が関節窩に対して、前方に移動していく。つまり、この不安定な時期に上腕骨頭の前方に移動する力が大きく、上腕骨頭を関節窩に引き付けることができなくなると、前方脱臼が生じます。
肩関節を下垂位で良いので外旋させてみましょう。
肩の前面が外旋に伴い膨隆するのが分かります。
これは上腕骨頭が回旋するため肩甲窩に対して前方に押し出すように動くためですが、それにより関節適合性が減弱し脱臼しやすいということです。
肩関節の安定性の担保
関節唇・関節上腕靭帯の機能
肩甲上腕関節の安定性は、上腕骨頭・関節窩の形態、関節唇、関節包・関節上腕靱帯、関節内圧などの静的安定化機構(staticstabilizer)と、上腕二頭筋長頭腱などの動的安定化機構(dynamicstabilzer)としての機能により保たれています。
静的安定化機構としての上腕骨頭・関節窩の形態、関節唇、関節内圧は常に上腕骨頭を関節窩へ引き付ける機能をもちます。
これは関節包・関節上腕靱帯が肩関節肢位の変化に合わせて緊張する部位を変えることで安定させる機能を持つためです。
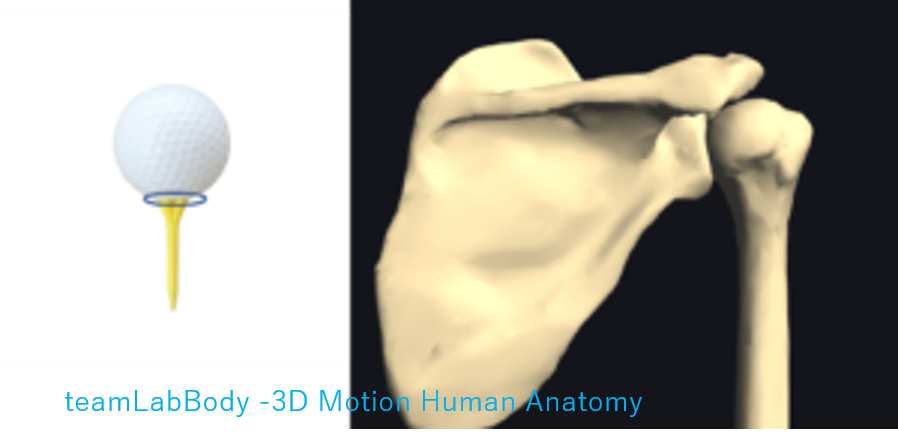
1)上腕骨頭・関節窩と関節唇の関係
上腕骨頭と関節衛は「ゴルフボールとティー」などの関係に例えられるほど大きさに差があります。
上腕骨頭関節面の1/3〜1/4しか関節窩と接触していません。
この辺の上方については⇒こちらの記事で
関節窩の深さは長軸方向で平均5.3mm、短軸方向で平均2.8mmと、短軸方向のほうが浅く不安定な形状です。
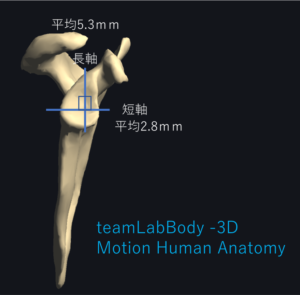
参考:阿部修一:Stability ratioと関節窩の深さとの関係;肩関節.2007 年 31 巻 2 号 p. 233-235
阿部らは屍体肩を用いた研究で、肩甲上腕関節の安定性において骨性要素のみを考えた際には、深さが重要であることを示しています。
参考:阿部修一:Stability ratioと関節窩の深さとの関係;肩関節.2007 年 31 巻 2 号 p. 233-235
この深さを補い、適合性を高めているのが関節唇です。
関節唇は建物のコーキングやパッキンのゴムのようなもので関節窩の曲率と表面積を増やすことでその安定性を増やすのが目的です。
畑らは、関節窩の深さに比べて、関節唇を含めた時の関節窩の深さは長軸方向で60〜80%、短方向で120〜130%増加し、関節窩と上腕骨頭との接触距離は40%近く増加すると報告しています。
2)関節唇の強度
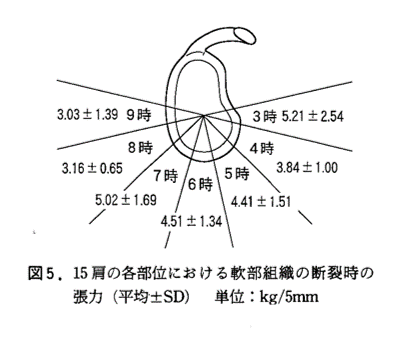
原らは新鮮屍体の肩を用いて関節唇と軟部組織を一塊として採取し、関節面を正面にとらえて時計の文字盤の配置に例えて、3時から9時まで5mm間隔で分割し引っ張り試験を行いました。
その結果3時から7時の中で4時の張力が有意に小さかったのです。
つまり肩甲骨関節窩の前方から下方にかけての軟部組織の付着部の強度は一様ではなく、Bankart lesionが見られる前下方部(4時の部位)で強度が減弱していることがわかりました。
これを反復性肩関節脱臼の一因と考察しています。
Symeonidesは屍体肩を用いた実験で、損傷していない肩を脱臼させるのに要する力は60〜120 kgであったが、関節唇に損傷を加えた肩では8〜12kgの力で脱臼したことから、脱臼防止には関節唇が重要であると報告しています。
実際には関節包を切離した標本と骨頭の後外側に骨欠損した標本とを比較しても関節唇が無い標本が有意に差が出ました。
このように、関節唇および関節包が剝離した例では、反復性肩関節脱臼や不安定性を生じやすいことが分かります。
3)関節包
関節包を観察すると,周囲の筋に密着され補強されている部分と、密着されずに関節包周囲が肥厚し強化された部分がみられます。
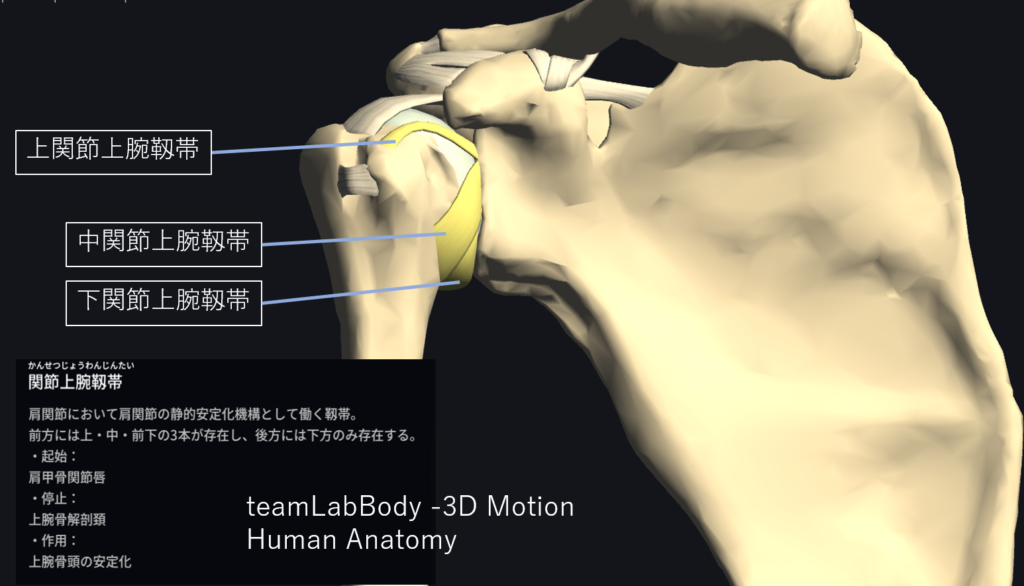
この肥厚し強化された部分にみられる索状構造を呈したものが関節上腕靱帯(glenohumeral ligament: GHL)とよばれます。
関節上腕靱帯には上関節上腕靱帯(superior glenohumeral ligament: SGHL)、中関節上腕靱帯(middle glenohumeral ligament: MGHL)、下関節上腕靱帯(inferior glenohumeral ligament: IGHL)があります。
これらの構造については線維状に繋いでいる構造ということで「靱帯」という名称が用いられてきました。
しかし、後方から肩関節内を観察するとSGHL は肩甲骨の関節窩上縁から上腕二頭筋長頭腱(LHB)の下方を横走する線維束として認識されますが、関節包および前方の烏口上腕靱帯(coracohumeralligament: CHL)との境界は肉眼的には明らかでなく、両者を分別することはできません。
.
これに対し MGHL は肩甲骨の関節窩上縁から斜めに下りてくる線維束でありSGHL に比較すると前方の組織からの独立性が高く、柔軟性はあるものの比較的太い線維束です。
さらにIGHL の前索(AB)は肩甲骨の関節窩上縁から MGHL の下方を下行する線維束であり、SGHL、MGHL と比較して太く固いです。
IGHL-AB と後索(PB)その間の腋窩囊(axillary pouch)を合わせて下関節上腕靱帯複合体を形成します。
これらの関節上腕靱帯を組織学的に検討すると、MGHL と IGHL-ABは骨や腱・靱帯に発現することの多いタイプⅠコラーゲンが比較的豊富に発現しているのに対して、SGHL ではほとんど発現していないことから、SGHL は CHL とともにいわゆる線維性の強い「靱帯」の構造とは異なり、疎性結合組織に近い構造であるといえます。
つまり関節上腕靭帯は関節包の一部が索状に肥厚した部分であり、線維の走行から上・中・下の関節上腕靭帯に分けられるということですね。
上関節上腕靱帯(SGHL:superior glenohumeral ligament)
関節上結節(上腕二頭筋長頭腱の付着部前方)から下外方に走行し、鳥口上腕靭帯とともに小結節上方に付着します。
中関筋上腕靭帯(MGHL:middle glenohumeral ligament)
関節上結節および関節唇から肩甲下筋腱に沿って走行し小結節に付着する.この靭帯は約12〜27%に形成不全あるいは欠損を認めます。
小結節側が不明瞭もしくは靭帯状、バンド状、膜状の場合もあり、形態は多様性に富んでいます。
下関節上腕靭帯複合体(IGHLC:inferior glenohumeral ligament complex)
腋窩関節包の前方部分を前下関節上腕靭帯(AIGHL)、後方を後下関節上腕靭帯(PIGHL)と呼び、上腕骨頭をゆりかごのように下方から包み込みます。
AIGHLは関節窩の2〜4時、PIGHLは7〜9時に付着しています。
4)関節上腕靭帯の特徴
関節上腕靭帯は、肩関節の肢位によりさまざまな働きをします。
このように関節上腕靭帯は肩甲上腕関節の肢位により緊張を変化させ、安定性に関与しています。
前方脱臼の肢位である外転・外旋、水平伸展ではAIGHLを含めたIGHLCが安定性に大きく関与すると考えられるが、吉川らによるとIGHLCの破断時応力は、前十字靭帯と比較して約1/5以下であると報告され、前十字靭帯のような強い靭帯ではありません。
関節包には関節の動きを知覚するメカノレセプター(mechanoreceptor)が多く存在します。
関節運動をすると、これらのメカノレセプターからの運動の情報が肩関節周囲筋によるダイナミックスタビライザー(動的安定機構:dynamic stabilizer)へ伝わり、適切なダイナミックスタビライザーの動員により、関節の安定性を高めるようにフィードバックが行われています。
しかし、関節脱臼では関節包および関節上腕靭帯を損傷することで、このようなフィードバック機構も破綻するため、肩関節の安定性がさらに低下することになります。
5)関節内圧
肩関節には下垂時に上肢の重量(体重の約5%)が加わっています。関節内圧は陰圧であり、上腕骨が牽引されることにより関節内圧はさらに減少し、骨頭を関節窩に引き付けるよう作用することで一定の位置を保持しています。
屍体肩では関節包に穴を開けたところ骨頭が下方へ亜脱白したという報告があります。
生体では関節内に空気を刺入し関節内を陽圧にすると骨頭の下方偏位が生じる場合と生じない場合があり、前述したメカノレセプターからのフィードバック作用が影響していると考えられます。
また、Habermeyeらはバンカートリージョン(関節唇断裂:Bankart lesion)では全身麻酔下で上肢を牽引しても関節内圧の減少が認めたことから、陰圧による骨頭を求心位に保つ作用が得られない可能性があると報告しています。
以上のことから、関節唇損傷かなくともスタティックスタビライザー(静的安定機構:static stabilizer)に何らかの損傷が起こっていた場合には肩関節の不安定性が発生すると考えられます。
関節内圧について
陰圧となれば勿論周囲の大気圧に押され骨頭は求心位に近づきます。
これは、吸盤などと同じ原理で空気が抜けて陰圧になれば周囲のものを引き寄せるように働きます。
そのため空気を入れて関節内圧を陽圧にすれば骨頭を中心に引き込む力が無くなってしまいます。
まとめ
・肩関節は構造上、運動性が高い分だけ不安定性も高い
・肩関節の構造的不利を補いつつ運動性を保つために関節唇が適合性や関節の深さを補っている
・関節包内では陰圧を作ることで関節を求心位に保つ
・関節包には弱い方向があり、運動時には損傷しやすい部分がある
・関節包が肥厚化した部分は関節上腕靱帯があり、骨頭が脱臼しない様に緊張を保つ
最後に
今回の記事では肩関節の不安定症について書かせてもらいました。
この記事に関しても近いうちに追記していこうと思います。
それかシリーズものにしてリハビリ内容などを別記事に書くかもしれませんが、とりあえず少しずつ補完していきますね。