血圧の服薬治療とはどんなものでしょう?
高血圧症治療薬
高血圧の合併症がない場合は、生活習慣の改善から開始します。
主にここが理学療法の出番だと思います。
運動療法と食事療法はこの生活習慣の改善が第一選択です。
すでに合併症が進行している症例では生活習慣病の改善とともに薬物療法を開始します。
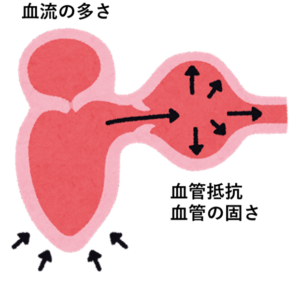
血圧=心拍出量(一回拍出量×心拍数)×末梢血管抵抗で決まります。
心収縮力や心拍数に対しては⇒β遮断薬(中枢性・末梢性交感神経抑制薬)
循環血液量に対しては⇒利尿薬
末梢血管抵抗に対しては⇒Ca拮抗薬、RAA系抑制薬、血管拡張薬
薬物療法の進め方
降圧薬は、目標血圧に向けて少量投与から開始するしますが(特に高齢者)、三度高血圧や多重危険因子保有など高リスク例では数週間以内に速やかに降圧目標を達成する必要があります。
降圧薬の心血管疾患の抑止効果の大部分はその種類よりも降圧度によって決められます。
単剤で降圧目標を達成するのは難しく、2~3錠の併用が必要になることが多いです。
その際、少量の利尿薬を積極的に用います。
一年間以上血圧が正常化した例であっても、降圧薬を減量、中止すると6ヶ月以内に血圧が再上昇することが多いため、基本的には休薬は勧められないとされていました。
しかし、軽症例や比較的治療効果が高く生活習慣の改善が顕著であれば休薬もありえます。
①利尿薬
腎尿細管でのナトリウム再吸収を抑制し、血管内の水分を尿から排泄することによって血管壁にかかる負担(血圧)を下げます。
安価であり、脳卒中などの予防効果も大きいことが実証されています。
しかし、利尿薬だけで体液を減少させようとするとヘマトクリット値が上昇し、心筋梗塞や脳卒中のリスクを高める可能性もあると言われています。
またカリウムが減少し、不整脈が出現しやすいことや耐糖能の低下、高尿酸血症に注意する必要があります。
これらの副作用は少量(1/4~半錠)使用により、降圧作用を保ちながらも副作用を最小限にできます。
サイアザイド系は降圧作用が強いため降圧薬として、ループ系はサイアザイド系に比べ利尿作用が強いため心不全治療薬として用いられることが多いです。
ここら辺の薬に関しては詳しく知りたい方はまた調べてみて下さい。
理学療法と併用することでヘマトクリットを適正に引き下げることも出来ますので運動療法とセットで行うことが望ましいです。
【積極的な適応】
心不全、脳血管障害慢性期、高齢者、腎不全(ループ系)
【禁忌】
痛風、低K血症、腎不全、妊娠、耐糖能異常
【副作用】
低K血症、耐糖能低下、脂質異常症、高尿酸血症、インポテンツ
ヘマトクリット値とは
血液中に占める血球の体積をパーセントで表したものです。
循環血球量(赤血球、白血球、血小板)÷循環血液量(血漿)×100で表されます。
基準値は男性39~50%、女性36~45%。ほぼ赤血球の体積比と等しくなります。
ヘマトクリット値が低い場合は血液が薄く、貧血が疑われます。
ヘマトクリット値が高い場合は血液がドロドロの状態なので、流れにくく、詰まりやすくなります。
②β遮断薬
β1受容体を遮断し、心拍出量の低下、レニン生産の抑制、中枢での交感神経抑制などに降圧を行います。
交感神経活性の亢進が認められる若年者の高血圧や労作性狭心症、頻脈合併例、甲状腺機能亢進症等を含む亢進拍出型症例、高レニン性高血圧、大動脈解離などに用います。
糖や脂質代謝へ悪影響を及ぼすため、高齢者や代謝異常合併例には使用しにくいです。
突然中止すると離脱症状が出現するため漸減して中止します。
β遮断薬、ジルチアゼムなどを使用している場合には運動に対する心拍応答が減少します。
つまり、運動中に心拍数があまり上がらないので、目標心拍数の算出に予測最大心拍数(220-年齢)を使用してその心拍数に近づけようとすると、過剰な運動を強いることになります。
【積極的な適応】
心不全、頻脈、狭心症、心筋梗塞後
【禁忌】
喘息、高度徐脈、耐糖能異常、閉塞性肺疾患、末梢動脈疾患、レイノー症状、褐色細胞腫
【副作用】
耐糖能低下、脂質異常症
③カルシウム拮抗薬
血管平滑筋細胞内へのカルシウムイオン流入を抑制し血管拡張作用をもたらします。
血管を直接拡張させる作用の他に、利尿効果もあり降圧は速やかに確実に行われます。
DHP系カルシウム拮抗薬は降圧の有効性が最も高く、臓器血流も保たれるので最もよく使用されています。
臓器障害合併例や高齢者にも使用できます。
DHP系は非DHP系と比較して降圧効果が強く、心抑制効果は弱いです。
非DHP系カルシウム拮抗薬は強い心抑制作用のために、心不全や高度除脈例には禁忌です。
【積極的な適応】
左室肥大、狭心症、脳血管障害慢性期、頻脈(非DHP系)、高齢者(DHP系)
【禁忌】
心不全、除脈(非DHP系)
【副作用】
顔の火照り、下腿の浮腫、便秘、頭痛、動悸、ほてり感、歯肉増成
④アンジオテンシン変換酵素(ACE)阻害薬
ACE阻害して、アンジオテンシンⅡの産生を抑制します。
心保護作用(心肥大やリモデリングの抑制、心不全予後改善)、腎保護作用(糸球体内圧の低下、蛋白尿の減少)、脳循環調節作用、抗動脈硬化作用、心房細動発症抑制作用、インスリン感受性改善作用があります。
上記の理由により心臓(心不全や心筋梗塞)、腎臓、脳等の臓器合併症や糖尿病合併例に積極的に用いられます。
【積極的な適応】
左室肥大、心不全、心房細動(予防)、心筋梗塞後、蛋白尿、腎不全、脳血管障害慢性期、糖尿病、メタボリックシンドローム
【禁忌】
妊娠、高カリウム血症、両側性腎動脈狭窄症、重症肝障害、体液量減少、高度のナトリウム欠乏、血管性神経性浮腫(ACE阻害薬)
【副作用】
空咳、高カリウム血症、血管神経性浮腫
⑤アンジオテンシンⅡ受容体拮抗薬(ARB、エーアールビー)
アンギオテンシンⅡのタイプⅠ受容体に結合し、アンジオテンシンⅡの作用(血管収縮、体液貯留、交感神経活性亢進)を阻害することによって血管を拡張し血圧を下げます。
現在ではACE阻害薬を上回る脳卒中、心筋梗塞予防効果は証明されていないが、空咳の副作用が少ないという利点があります。
ARBはCa拮抗薬についで使用頻度が高く、ACE阻害薬はARBとほぼ同等の効果があるが、空咳の副作用のためやや使用しにくいと言われます。
【積極的な適応】
ACE阻害薬と同様
【禁忌】
ACE阻害薬と同様
【副作用】
高カリウム血症
高血圧併用療法
第一選択薬どうしの併用療法
推奨される
①カルシウム拮抗薬:電解質代謝、糖脂質代謝に悪影響なし×β遮断薬:糖脂質代謝悪化
非DHP系Ca拮抗薬(ベラパミル、ジルチアゼム)は心抑制作用があるため、β遮断薬との併用で除脈や心不全が生じやすいです。
②利尿薬:カリウム低下、糖脂質代謝悪化×ARB、ACE阻害薬:カリウム上昇、糖脂質代謝亢進
ARB、ACE阻害薬と利尿薬の併用により、降圧効果の相乗作用だけでなく、電解質、糖代謝に対する副作用を相殺できる。
推奨されない
①利尿薬:カリウム低下、糖脂質代謝悪化×β遮断薬:糖脂質代謝悪化
ともに糖・脂質代謝を悪化させるため、併用は推奨されません。
②β遮断薬:糖脂質代謝悪化×ARB、ACE阻害薬:カリウム上昇、糖脂質代謝亢進
心血管イベント改善のエビデンスが臨床試験で示されていない。
降圧剤以外との薬剤相互作用
利尿薬、β遮断薬、ACE阻害薬阻害薬×NSAIDs・・・降圧効果の減弱
カルシウム拮抗薬、β遮断薬×H2受容体拮抗薬・・・降圧効果の増強
DHP系カルシウム拮抗薬×グレープフルーツ(ジュース)・・・降圧効果の増強
非DHP系カルシウム拮抗薬×ジゴキシン、カルバマゼピン・・・ジゴキシン、カルバマゼピンの作用増強
β遮断薬×ワーファリン・・・ワーファリンの作用増強
第一選択薬とならない降圧剤
降圧剤効果自体が限定的で心血管疾患予後を改善するという強いエビデンスがありません。
そのため、それぞれの薬剤に適応となる病態に限り、第一選択となる主要降圧剤と併用されます。
①α遮断薬
血管平滑筋α1受容体を選択的に遮断し、血管収縮を抑制します。
また脂質異常代謝改善作用がある。
眠前投与は早朝高血圧に有用です。
初回投与時に起立性低血圧の副作用が特に高齢者ででるため、少量より漸増します。
【積極的な適応】
前立腺肥大症、脂質異常症(高脂血症)、褐色細胞腫の術前コントロール
【禁忌】
妊娠、起立性低血圧
【副作用】
起立性低血圧(めまい、動悸、失神)
②中枢性交感神経抑制薬(α2刺激薬)
血管運動中枢のα2受容体を刺激し、交感神経活動を抑制する。副作用が多いため多剤を用いることができないときに使用します。
単独で使用するとNaおよび水分が貯留するため、利尿薬の併用が有用です。心不全、腎不全にも使用可能。
【積極的な適応】
妊娠高血圧
【禁忌】
肝障害
【副作用】
眠気、口渇、倦怠感、レイノー様症状、起立性低血圧
③末梢性交感神経抑制薬
交感神経梢に貯蔵されているノルエピネフリンを枯渇させます。降圧効果が強いが、副作用が多いため使用されにくいです。
【積極的な適応】
高血圧緊張症
血圧が急激に上昇し、直ちに降圧を図る必要がある危険な状態。拡張期血圧110mmHgを初期目標とする。
原因疾患:高血圧性脳症、頭蓋内出血、不安定狭心症、急性心筋梗塞、肺水腫を伴う急性左心不全、大動脈解離、子癇、褐色細胞腫クリーゼ
症状:①高血圧性脳症
頭痛、昏睡・昏迷、目のかすみ、けいれん
②左室負荷の増大
狭心症、肺水腫
③急性網膜血管障害
眼底出血、乳頭浮腫、浸出液貯留
【禁忌】
うつ病、消化性潰瘍
【副作用】
抑うつ症状、胃潰瘍、徐脈、パーキンソン症候群
④血管拡張薬
血管平滑筋に直接作用して血管を拡張。速効性があるため、高血圧緊張症に用いられます。
連用によりSLE様症状が出現することがある。
【積極的な適応】
妊娠高血圧、高血圧緊張症
【禁忌】
肝障害、心不全、虚血性心疾患
【副作用】
狭心症、頻脈、頭痛、浮腫、劇症肝炎、動悸、SLE様症状(全身性エリテマトーデス)
⑤カリウム保持性利尿薬
遠位尿細管や集合管に作用し、Kの喪失なくNa排泄を促進する。サイアザイド系利尿薬と併用されやすい。心臓などの臓器保護作用がある。
【積極的な適応】
心不全
【禁忌】
高K血症
【副作用】
女性化乳房、月経痛、高K血症
⑥選択的アルドステロン受容体拮抗薬(SAB)
ミネラルコルチコイド受容体(MR)でアルドステロンの作用を選択的に阻害します。
MRへの選択性が高く、性ホルモン関連の副作用が少ない。
低レニン性低血圧に用いられます。臓器保護作用があり、心筋梗塞後の左室機能不全(心不全)の生命予後を改善します。
【積極的な適応】
心不全、心筋梗塞後、治療抵抗性高血圧
【禁忌】
腎不全、高K血症、アルブミン尿を伴う糖尿病
【副作用】
高K血症
⑦レニン阻害薬
レニン産生を阻害してレニン・アンジオテンシン系を抑制します。
ACE阻害薬と異なり、ブラジキニンの分解を阻害しないので空咳の副作用が起こりにくいです。
【積極的な適応】
2009年承認の新薬のため、明確化されていない。
【禁忌】
妊娠、シクロスポリン投与中
【副作用】
血管浮腫、高K血症、頭痛、高尿酸血症、下痢
第一選択薬以外との降圧薬との併用療法
推奨される
①サイアザイド系利尿薬×K保持性利尿薬
電解質異常の相殺。利尿薬による低K血症の予防にはK保持性利尿薬いがいにK製剤の併用やK含量の多い柑橘類の摂取などが勧められる。
②利尿薬、β遮断薬×α遮断薬
β遮断薬、利尿薬による脂質代謝悪化を改善する
③利尿薬×中枢性交感神経抑制薬
中枢性交感神経抑制薬は、単独でNaおよび水分貯留がみられるため、利尿薬と併用により改善する
推奨されない
①RA系阻害薬×K保持性利尿薬、アルドステロン拮抗薬
高K血症の増悪
②β遮断薬×中枢性交感神経抑制薬
投薬中止字や減薬時に離脱症状を起こしやすい
運動強度と血漿量、電解質濃度変化(運動に関してもう少し詳しく)
運動時には運動強度に比例して血漿量が減少します。
これは、その運動強度到達後5分以内でおこるので、発汗による脱水のためではありません。
最大運動負荷時には全血漿量の12-15%減少します。
つまり、体重70kg、循環血漿量3リットルの人で、最大運負荷時には、450ml(牛乳瓶2本半)もの血漿水分が減少することになります。
これは、活動筋への水分移動によるが、そのメカニズムとして、活動筋での血管拡張にともなって毛細血管内圧が高まり水分の濾過が促進すること、また、活動筋内に乳酸などの代謝物質が上昇し、細胞内外の浸透圧勾配にしたがって、水が細胞内に流入することが考えられます。
事実、低運動強度では血漿に近い成分が血管外に流出し、高運動強度では、NaやCl などの溶質に比べ、溶媒である水が流出していること、さらにその水の流出量と乳酸濃度が比例していることから、上の説が納得できます。
ちなみに、血漿炭酸イオン濃度が低下するのは、乳酸の水素イオンを緩衝した結果、炭酸ガスとして肺から排泄されるからです。
ここら辺は呼吸器の勉強で良く出るので少し覚えておくといいかもしれません。
この運動強度に比例した血漿蛋白質濃度の上昇は、筋肉の毛細血管壁が蛋白に対して透過性が低いために起こります。
これにより血管内の膠質浸透圧を上昇させ、活動筋では脈管外への水分流出を抑制する方向に働きます。
浮腫のシリーズでも書いているので読んでもらえると嬉しいです。
さらに、活動筋以外では、組織間液を血管内に引き込むように働きます。
同様に、血漿Na濃度の上昇は、水分が活動筋の細胞内に流入する際に、細胞膜をNaイオンが通過しないために起こるのですが、それによる、Naイオン濃度上昇は、活動筋の細胞内への水分流入を抑制する方向に働きあます。
さらに、これは、活動筋以外では細胞内から水分を引き出し、間質を経て、脈管内へ水分を流入させます。
このように、血漿量の減少は、活動筋への血漿水分の流出と、活動筋以外からの水分の流入の正味の減少量です。
すなわち、活動筋には、実際の血漿量低下よりも多くの水分が流出している。
事実、下肢の最大強度の運動時後に、その体積を測定してみると、血漿量の30%に相当する1リットルの水が移動していることが報告されています。
この水分の移動は、運動終了後5-10分後に運動前の状態にほぼ回復します。
このように、運動時には血管内外の水電解質が体中を移動しています。
運動強度と水分代謝に関係するホルモン変化
相対運動強度に対する血液中の水分塩分代謝に関係するホルモン濃度では、心房性Na利尿ホルモンは、Na利尿よりもむしろ末梢血管を拡張する作用が強く、抗利尿ホルモンは腎臓に働き、水分を体内に貯留する作用があり、レニンとアルドステロンは、同じく腎臓に働き体内にNaを蓄える作用があります。
これらのホルモンは、体液を維持し、運動時の体内での水の循環を促し活動筋の細胞周囲の恒常性維持に都合のいいように働きます。
また、これら全てのホルモンが、運動強度が最大酸素摂取量の60%以上に達して血液中の乳酸が増加してくると分泌されることに注意して下さい。
通常、持久性トレーニング効果を得るためには、最大酸素摂取量の60%以上の運動負荷が要求されるが、その強度での運動終了後、水分・塩分を摂取すると、それらは体内に貯留され体液(細胞外液)が増加させるように働きます。
血液量の増加は最大酸素摂取量の増加と密接に関係しており、トレーニングによる持久性運動能増加の一因と考えられます。
運動療法では血漿量だけでなく、血球容積や血液粘度も低下させることがわかっています。
理由は以下のものがあります。
(1)赤血球はごく薄い膜で覆われています。
そのため、足裏の血管内の赤血球はマラソンやジャンプ等の強い衝撃を受けると形状を保つことができません。
何度も衝撃を加えると壊れてしまうので、過度な運動は貧血の原因にもなります。
(2)たくさん汗をかくと、汗と一緒に鉄分が出て行ってしまいます。
ヘモグロビンの材料になる鉄分が不足すると相対的に赤血球が減少します。
最後に
ここまで読んで下さりありがとうございます(;^ω^)
今回の記事は薬物療法でしたね。
少しつまらない内容かもしれませんが、カルテを見た時に気になるかもしれませんので読んでくれると嬉しいです。
理学療法を進めていくうえで薬の理解も大事ですが、何よりも血圧には薬物だけでなく、運動療法も有効で併用していくことが大切だと思います。
まだもう少し血圧のシリーズは続きますのでよろしくお願いします。